青光眼治疗:黏小管成形术的十年临床研究数据!


近日,《临床医学杂志》(2025年4月刊)发表了一篇关于黏小管成形术(CP)治疗原发性开角型青光眼(POAG)及假性剥脱性青光眼(PEXG)患者的十年疗效观察研究,旨在评估黏小管成形术(CP)和超声乳化联合黏小管成形术的长期疗效与安全性。
研究背景
开角型青光眼(OAG)是眼科领域的一大挑战,其特征为慢性、不可逆性视神经病变的隐匿性进展。青光眼患者的眼压(IOP)升高源于房水引流通路阻力增加,黏小管成形术(canaloplasty)是一种非穿透性手术技术,通过降低SC及集液管水平的流出阻力发挥作用,同时对SC内壁和小梁网亦有调控效应。
自2006年首次提出以来,多项研究证实该术式安全性良好,但缺乏长期疗效及再手术需求的评估。本研究旨在重点探讨黏小管成形术与联合超声乳化手术在原发性开角型青光眼(POAG)和假性剥脱性青光眼(PEXG)患者中的长期疗效对比。
研究方法
这项单中心回顾性队列研究纳入了85例青光眼患者(77例POAG,8例PEXG),比较了单纯黏小管成形术(n=65)与超声乳化联合黏小管成形术(n=20)的10年疗效。手术采用微导管环形扩张Schlemm管并留置聚丙烯缝线,联合手术通过共享切口完成。主要评估眼压降幅和用药量减少,次要观察并发症(如后弹力层穿孔)及再手术率。
随访计划
术后随访时间点为术后1天、1周及1、3、6、9、12个月。首年后根据眼压状况每3-6个月随访一次。每次随访均记录以下数据:眼压测量值、裂隙灯检查结果、前房角镜检查、处方抗青光眼药物及不良事件。
手术成功标准
本研究将手术成功定义为三个等级:完全成功(术后眼压≤18mmHg且无需用药)、条件成功(眼压≤18mmHg但需药物辅助)和失败(需再次手术或连续两次随访眼压>18mmHg)。
研究结果
眼压情况:通过对10年随访数据的分析发现,单纯黏小管成形术与联合手术的降眼压效果无统计学差异(p=0.207),两组平均眼压仅相差0.666mmHg。晶体状态对眼压的影响分析显示,人工晶体眼患者较有晶体眼患者眼压平均高0.363mmHg,但该差异无统计学意义(p=0.535)。
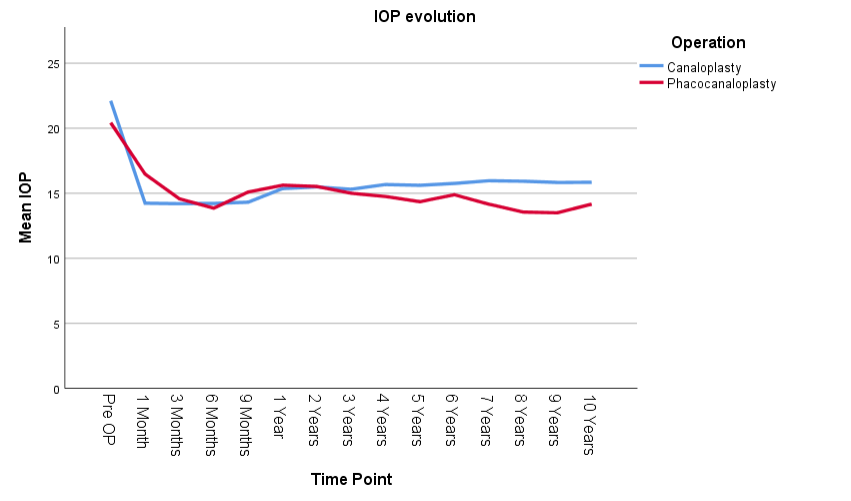
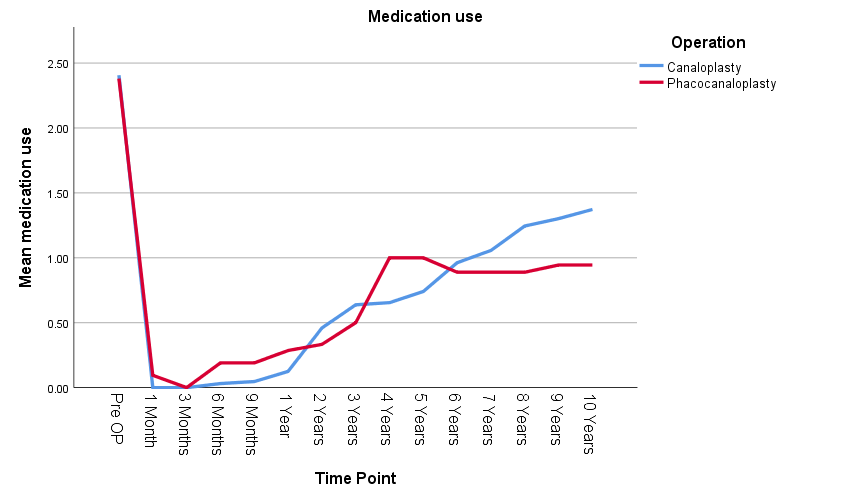
用药情况:药物治疗方面,无论是单纯黏小管成形术(CP)还是联合超声乳化手术(CP+Phaco),术后患者的用药量均随时间推移显著减少(p<0.001)。但研究数据显示,手术方式的选择对患者最终的药物依赖程度并无显著影响(p=0.926)。
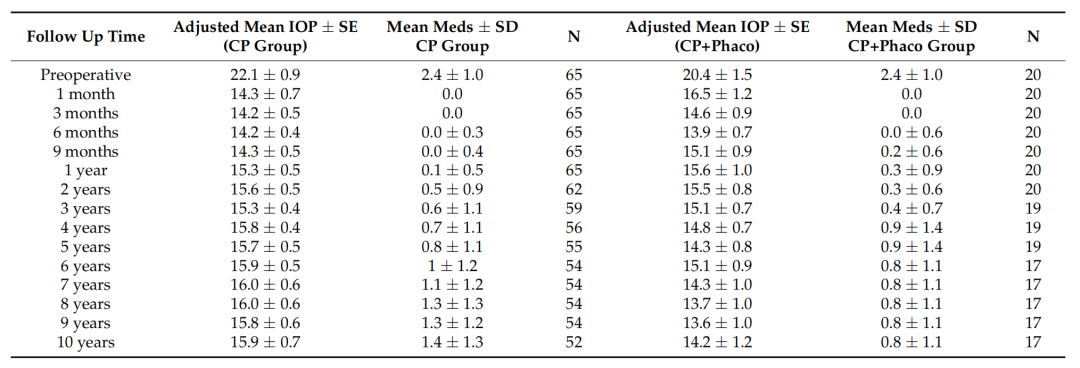
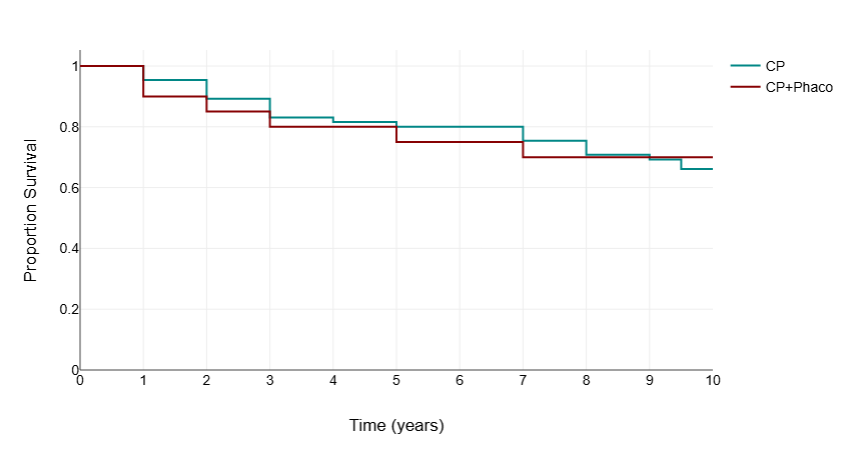
下表为单纯黏小管成形术(CP)与超声乳化联合黏小管成形术(CP+Phaco)组的眼压及用药数据对比。
手术成功率:单纯黏小管成形术组术后1年、5年和10年的完全成功率分别为89.2%、49.2%和29.2%,条件成功率分别为95.4%、80.0%和66.2%;
而联合手术组同期完全成功率分别为85%、50%和45%,条件成功率分别为90%、75%和70%。
两组术后长期随访均显示出随着时间推移成功率逐渐下降的趋势,但联合手术组在10年随访时显示出相对更好的完全成功率维持效果(45% vs 29.2%)。
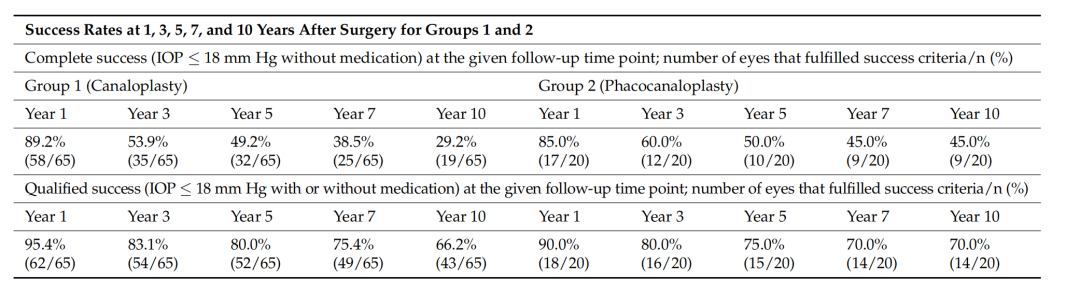
下图展示了两组患者的Kaplan-Meier生存分析结果。
并发症:本研究共记录9例术中并发症,包括8例后弹力层穿孔、3例后弹力层脱离(DMD)以及1例前房穿孔。
由于未累及视轴区而采取保守观察策略;另有2例患者术后出现滤过泡。未观察到其他严重术后并发症。
研究结论
黏小管成形术与超声乳化联合黏小管成形术在10年随访期间眼压平均降低约30%,且并发症发生率低,可作为开角型青光眼患者长期降眼压和减少用药需求的有效术式。
文章信息:
Hanga, Beres,Bendegúz, Gyarmati,Simona, Gurzu et al. Ten-Year Results After Canaloplasty and Phacocanaloplasty.[J] .J Clin Med, 2025, 14: 0.
本文仅用于学术交流,版权归原作者和原发刊所有,转载请注明出处。


YUEFAN
创新引领 清晰视界
咨询电话丨400-822-8312



